Trasmissione di patogeni nell’aria indoor: facciamo chiarezza sul problema Covid
L’attualità del problema Covid impone una riflessione su quanto si sta facendo e si è fatto in passato in materia di prevenzione della diffusione di patogeni, soprattutto negli ambienti indoor.
Partendo dal passato, come non pensare a Venezia che fu, probabilmente, la prima città ad allestire intorno al 1456 un efficiente sistema per la prevenzione dei contagi, esportato poi in tutto il mondo, detto Lazzaretto.
Anticamente, il lazzaretto era un luogo di confinamento e d’isolamento per portatori di malattie contagiose, in particolar modo di lebbra e di peste.
Nelle città di mare divenne anche un luogo chiuso, in cui le merci e le persone provenienti da paesi di possibile contagio (molto spesso l’oriente), dovevano trascorrere un soggiorno di determinata durata, spesso di quaranta giorni, da cui il termine – tanto attuale oggi – di quarantena.
Ovviamente all’epoca non si conoscevano i germi, nulla si sapeva dell’esistenza di virus e batteri e si pensava che tali malattie fossero provocate da veleni che persone e merci avevano addosso e che poi, magari, si diffondevano anche nell’aria.
Ma una cosa già più di 500 anni fa i veneziani l’avevano capita: in questi casi, gli unici rimedi erano il tempo e l’isolamento.
Facendo un salto al presente, questi strumenti di prevenzione sono usati anche oggi giorno, calati nella realtà attuale: la quarantena e l’isolamento e/o distanziamento, nei casi di pandemia sono effettivamente la strategia migliore per contrastare il diffondersi di agenti patogeni.
A quasi un anno dall’inizio della pandemia del nuovo Coronavirus (SARS-COV-2) ancora molte sono le incertezze, ma con il passare del tempo e con l’aumento degli studi, sempre più mattoncini di conoscenza vengono messi nella giusta posizione.
Ma al di là delle conoscenze sulla struttura biologica del virus, sul decorso della sintomatologia oppure sull’importante questione degli asintomatici (quanto sono contagiosi e in che misura?), questo articolo vuole fare un punto della situazione su argomenti effettivamente poco approfonditi ma, a nostro parere fondamentali per porre le basi della prevenzione senza falsi allarmismi.
Virus patogeni: come si trasmettono?
I virioni (le singole particelle infettive) di Coronavirus hanno una morfologia all’incirca sferica con dimensioni di 100-160 nm (0.1-0.16 micron) di diametro e un’ipotizzata trasmissibilità interumana:
- Diretta, per via aerea attraverso le goccioline respiratorie (droplets e/o bio-aerosol) diffuse nell’aria (es. tossendo, starnutendo, parlando ecc.) a distanza mediamente ravvicinata;
- Indiretta, tramite il contatto delle mani con secrezioni nasofaringee e il successivo sfregamento di occhi, naso o bocca.
Quante volte abbiamo sentito in questi mesi di stare almeno ad 1 metro di distanza, meglio 2? Ma perché è così importante questa misura?
L’importanza del distanziamento come prevenzione al contagio da microrganismi patogeni
Un interessantissimo studio del Dott. Ruggero Poletto (CFD FEA Service) mostra chiaramente l’importanza di questa distanza di almeno 2 metri, soprattutto negli ambienti chiusi con scarsa circolazione di aria.
Nelle immagini che seguono sono riportate le analisi fluodinamiche computazionali (CFD) di uno starnuto in ambiente chiuso e non ventilato (T=Amb; V=150km/h).
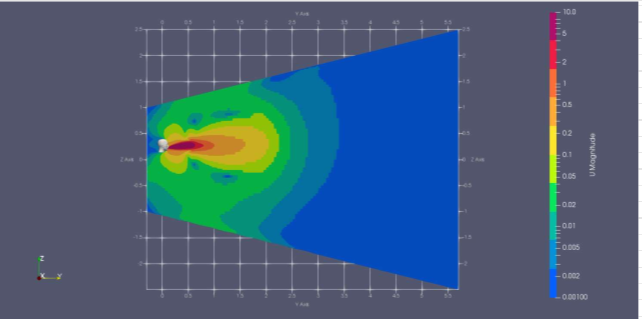
La quantità di goccioline e la “potenza” dell’evento scende con l’allontanarsi dalla persona che ha starnutito, come si osserva chiaramente dalla scala dei colori, dal rosso (alto) al blu (basso).
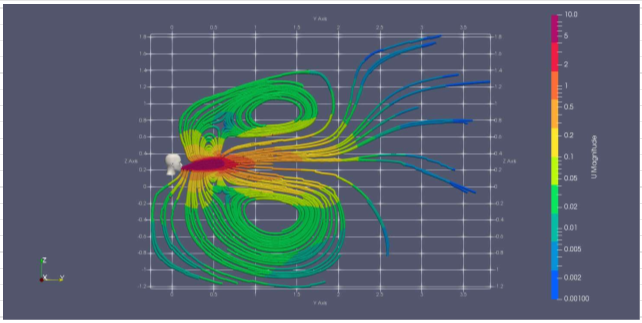
Come si evince dalle analisi, la dispersione del droplet risulta intensa entro una distanza approssimativa di 1-1.5 metri.
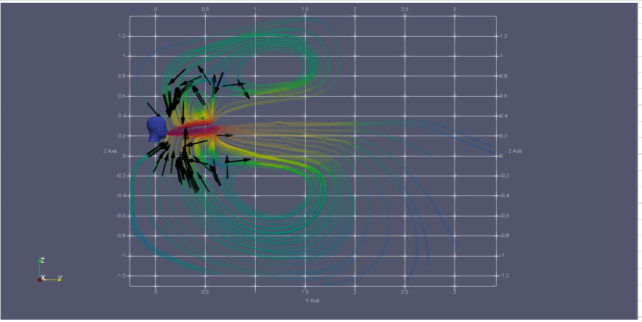
Pertanto, “rispettare la distanza di sicurezza” può sicuramente fare la differenza nel limitare la trasmissione diretta dovuta al droplet infetto.
In pratica, più siamo distanti e più diventa difficile contagiarsi.
Quali fattori possono incidere sulla contaminazione aerea di patogeni in ambienti indoor?
Va ovviamente tenuto conto di fattori come la presenza di correnti di aria (aria condizionata in ambienti chiusi) che possono aumentare sensibilmente il percorso del droplet.
Se dovessimo, ad esempio, trovare un problema di contagio legato agli impianti di condizionamento, dobbiamo considerare che la corrente di aria generata dall’impianto può aumentare il tragitto e il viaggio di particelle potenzialmente contagiose presenti in ambiente (caso di trasmissione occorso in un ristorante a Guangzhou, già nota come Canton).
Per questo, nei luoghi indoor, è necessario garantire spazi maggiori da quelli canonici di 1 metro (da una persona per 7 metri quadri a una ogni 25 metri quadri), in modo da ridurre l’eventuale possibile contaminazione aerea.
Come si può evincere dalla tabella sottostante, altri fattori possono giocare un ruolo estremamente importante nella qualità dell’aria e nella possibile trasmissione di virus e batteri patogeni per l’uomo, negli ambienti chiusi.
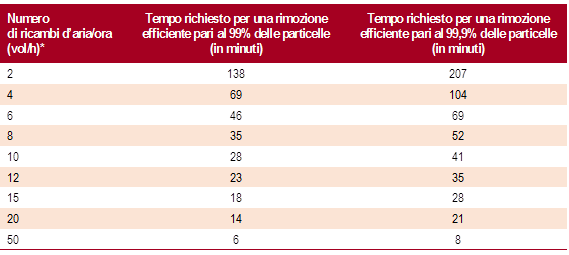
In particolare, si tratta di:
- Temperatura;
- Umidità;
- Ricambio dell’aria.
Vediamo nei prossimi paragrafi di capire il perché e come è possibile agire per prevenire ogni potenziale rischio di diffusione di malattie causate da virus e batteri patogeni.
Qualità dell’aria negli ambienti indoor: come bisogna agire?
I più importanti mezzi di prevenzione a livello impiantistico negli ambienti chiusi a ventilazione forzata sono essenzialmente riconducibili a:
- L’incremento del ricambio di aria;
- L’esclusione del ricircolo.
Che il ricircolo di aria rappresenta un pericolo nel caso emergenziale come quello contingente, lo dimostra anche un recentissimo studio cinese.
Fra i passeggeri di 2 autobus, coloro che erano seduti su un autobus con ricircolo d’aria e con un paziente con COVID-19 hanno avuto un rischio maggiore di infezione da SARS-CoV-2, rispetto a chi ha preso un autobus diverso in cui non era presente il ricircolo d’aria.
Questi risultati suggeriscono che i futuri sforzi di prevenzione e controllo devono considerare il potenziale di diffusione per via aerea di SARS-CoV-2 (principalmente small droplet, abbondante ma potenzialmente con meno carica virale del large droplet), che è un patogeno altamente trasmissibile in ambienti chiusi con ricircolo d’aria.
Per gli impianti aeraulici con recupero e ricircolo di aria, dunque, è fondamentale seguire un regolare protocollo di bonifica e sanificazione, poiché potrebbero costituire un rischio non indifferente.
Contaminazione delle superfici da organismi patogeni
Gli impianti di condizionamento non rappresentano l’unica fonte di rischio allo stato attuale. Durante le pandemie, infatti, le superfici, maggiormente rispetto all’aria, rivestono senza dubbio un ruolo importante nel diffondere i germi – quindi il contagio.
Un recente studio condotto nell’ospedale San Carlo di Milano evidenzia proprio questo aspetto.
Nello studio in questione è stata valutata la contaminazione dell’aria e delle superfici da SARS-CoV-2 RNA in un reparto di isolamento COVID-19. Sono stati raccolti un totale di 42 campioni di aria e di superfici in differenti zone del reparto.
Dai risultati ottenuti si evidenzia come le maggiori concentrazioni di carica virale sono presenti sulle superfici come maniglie, tastiere, interruttori, touch screen, scaffali e apparecchiature mediche, ed in percentuali nettamente superiori rispetto all’aria.
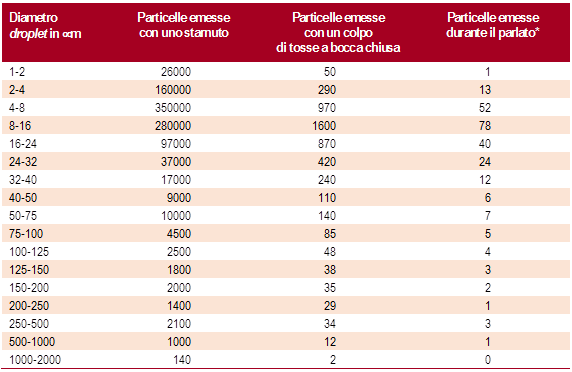
Ovviamente, le superfici si contaminano soprattutto perché usiamo le mani per coprirci durante i colpi di tosse e gli starnuti e poi con le stesse contaminate interagiamo con l’ambiente circostante.
Ma la contaminazione delle superfici avviene anche a causa del droplet che fuoriesce dal naso e dalla bocca, anche durante una normale chiacchierata.
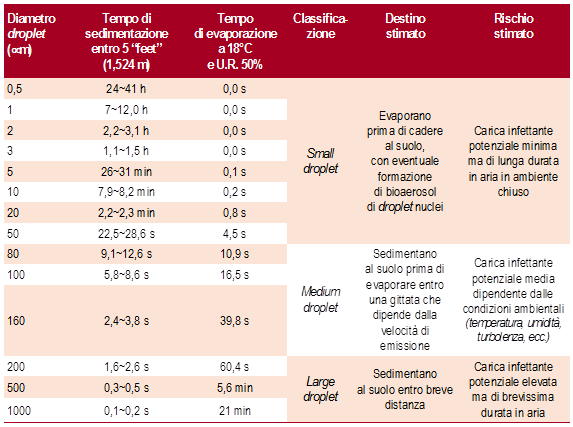
Le tabelle di sopra mostrano il destino del droplet, una volta emesso in ambiente, in base al diametro.
- Più le goccioline sono piccole e maggiore è il tempo di permanenza in aria;
- Più il diametro aumenta, più per motivi gravimetrici precipitano velocemente e sedimentano.
Le piccole particelle hanno comunque una carica infettante potenzialmente più bassa, mentre le goccioline più grandi hanno una carica infettante sempre maggiore.
Se ne deduce, quindi, che per quanto le piccole goccioline permangono maggiormente in aria, mostrano una pericolosità relativamente più bassa rispetto a quelle che invece precipitano e quindi troviamo sulle superfici circostanti.
Le piccole particelle, stando maggiormente tempo in aria, possono comunque aggregarsi ad altre particelle della stessa natura, diventando dunque insieme una significativa fonte di rischio.
Possiamo sintetizzare quindi che la trasmissione diretta avviene prevalentemente mediante small e medium droplet, mentre quella indiretta (sulle superfici) avviene per sedimentazione del large droplet.
Patogeni nell’aria e sulle superfici: per quanto tempo restano attivi?
La bassa carica virale del small droplet e l’alta carica del large droplet, unitamente alle migliori condizioni che il large droplet trova sulle superfici, spiegherebbe anche il risultato di recenti studi che evidenziano come il virus può rimanere infettivo negli aerosol per ore mentre sulle superfici fino a giorni.
- Aria: occorrono circa 66 minuti affinché si dimezzi il numero delle particelle di virus vitali. Il 25% mantiene ancora la virulenza dopo poco più di un’ora e il 12,5% della carica virale persiste dopo circa 3 ore;
- Superfici: sull’acciaio inossidabile, per dimezzare la carica virale sono necessarie ben più 5 ore. Sulla plastica, l’emivita è di poco meno di 7 ore; sul cartone, invece, è di circa tre ore e mezza. Nel rame, la carica virale si dimezza in 45 minuti, più velocemente che altrove.
Al momento non ci sono prove solide e chiare di contagio di Sars-Cov-2 attraverso aerosol. Le maggiori raccomandazioni, quindi, riguardano la trasmissione dei germi patogeni via large droplet e quindi attraverso superfici.
L’OMS a tal proposito limita le precauzioni airborne a casi particolari, ma poiché la trasmissione attraverso l’aria non si può assolutamente escludere, è necessario tenerla in considerazione come fattore di rischio, soprattutto negli ambienti indoor con impianti HVAC (dove ricordiamo essere critiche le condizioni di ricircolo, ricambio e correnti d’aria).
Va da sé che l’utilizzo delle mascherine è importante soprattutto in questi ambienti chiusi, sia per evitare la dispersione di droplet infetto, e sia per evitare che il large droplet sedimenti sulle superfici circostanti e determini condizioni di rischio infettivo.
Come prevenire la trasmissione di patogeni negli impianti aeraulici
I sistemi aeraulici rappresentano dunque un fattore di rischio di contagio aerei da valutare con estrema attenzione, poiché la movimentazione dell’aria all’interno di un ambiente indoor potrebbe:
- Incrementare la gittata dei droplets;
- Determinare lo spostamento delle goccioline da una zona all’altra dell’ambiente;
- Investire altri occupanti favorendone il contagio.
Il rapporto ISS Covid-19 n. 33/2020 firmato dall’Istituto Superiore di Sanità, fornisce alcune importanti indicazioni operative per quanto riguarda la gestione e l’utilizzo degli impianti di condizionamento dell’aria negli ambienti chiusi:
- Eliminare le funzioni di ricircolo dell’aria, per evitare che i patogeni vengano trasportati nell’aria da un ambiente all’altro;
- Mantenere sempre attivi (24 ore al giorno e 7 giorni alla settimana) ed alla velocità massima consentita (tranne di notte) gli impianti di ventilazione meccanica controllata che consentono il rinnovo di aria con l’esterno;
- Controllare costantemente i parametri microclimatici dell’aria indoor (temperatura, umidità, velocità di aria e concentrazione di CO2).
Il punto fondamentale è però la corretta e costante manutenzione degli impianti, che includa anche una regolare sanificazione dei canali aria e di ogni componente degli impianti, al fine di contenere il rischio di contaminazione dell’aria di virus e batteri patogeni, e di altre sostanze inquinanti.
BIBLIOGRAFIA
Lu J, Gu J, Li K, Xu C, Su W, Lai Z, et al.
COVID-19 Outbreak Associated with Air Conditioning in Restaurant, Guangzhou, China, 2020.
Emerg Infect Dis. 2020;26(7):1628-1631. https://dx.doi.org/10.3201/eid2607.200764
Katia Razzini, Marta Castrica, Laura Menchetti et al.
SARS-CoV-2 RNA detection in the air and on surfaces in the COVID-19 ward of a hospital in Milan, Italy
Science of the Total Environment 2020 (742): 140540
Shen Y, Li C, Dong H, et al.
Community Outbreak Investigation of SARS-CoV-2 Transmission Among Bus Riders in Eastern China.
JAMA Intern Med. Published online September 01, 2020.
https://www.ariasicura.it/igienizzazioni-e-sanificazioni-impianti-aeraulici-come-procedere/
Rapporto ISS Covid-19, n. 33/2020
Indicazioni sugli impianti di ventilazione/climatizzazione in strutture comunitarie non sanitarie e in ambienti domestici in relazione alla diffusione del virus SARS-CoV-2
Ing. Alessandro Negrini
Sars-Cov-2 e trasmissione aerea: DPI di protezione delle vie respiratorie
https://oadoi.org/10.1056/NEJMc2004973
https://www.nih.gov/news-events/news-releases/new-coronavirus-stable-hours-surfaces
https://www.mdpi.com/1660-4601/17/9/3132


 Elabora DVR, gestisci le analisi e organizza le manutenzioni in un posto unico. Un’esperienza straordinaria, affiancato dai migliori esperti Legionella dedicati alla tua azienda.
Elabora DVR, gestisci le analisi e organizza le manutenzioni in un posto unico. Un’esperienza straordinaria, affiancato dai migliori esperti Legionella dedicati alla tua azienda.