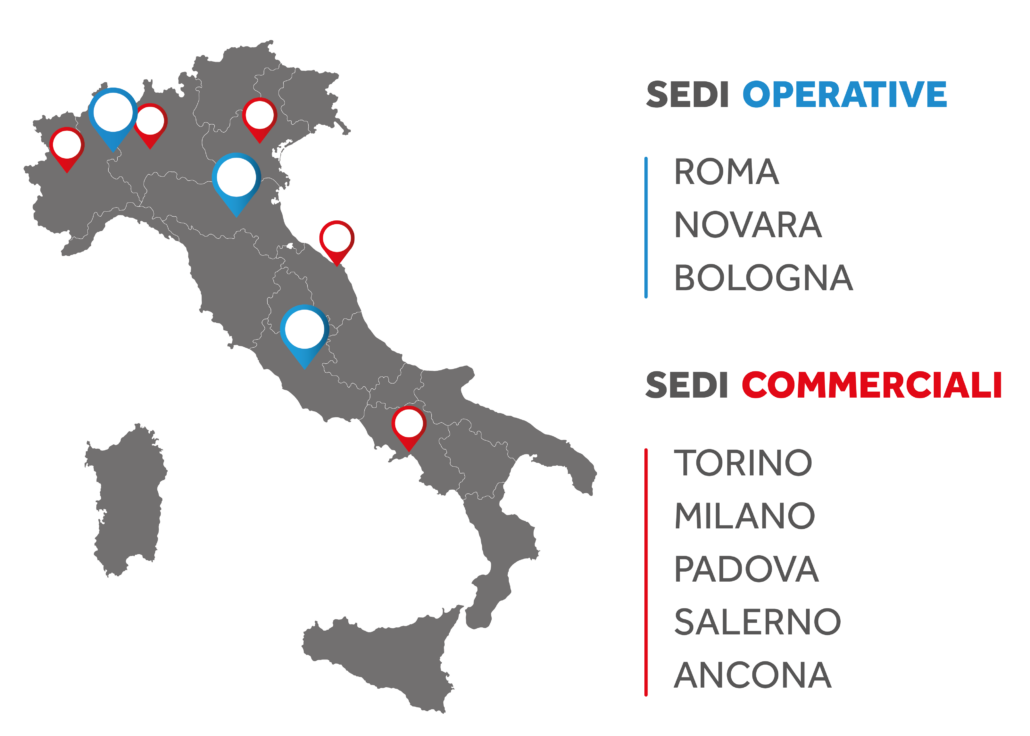
Coronavirus e Ricambi d’aria: ulteriori approfondimenti
Con gli approfondimenti del blog Aria Sicura® abbiamo fatto chiarezza sugli aspetti che legano tre vertici di un triangolo sempre più attuale: gli ambienti indoor, gli impianti di condizionamento e le contaminazioni microbiologiche, con speciale riferimento alla problematica attualissima concernente il nuovo coronavirus (SARS-COV-2).
Abbiamo in particolare:
- Fatto luce sulle principali normative che regolano le ispezioni tecniche e le bonifiche e sanificazioni degli impianti aeraulici:
- Chiarito le procedure corrette per bonificare e sanificare gli impianti di condizionamento e le differenze con le tecniche di disinfezione degli ambienti indoor;
Sanificazione Impianti Aeraulici Procedura
- Definito come procedere alla corretta gestione e sanificazione degli impianti in tempo di Covid, con uno sguardo alle indicazioni dell’Istituto Superiore di Sanità:
Sanificazione Canali Aria Covid
- Fatto chiarezza sulla problematica droplets legata alla diffusione dei patogeni microbici, coronavirus compreso:
E’ indubbia la strettissima relazione fra qualità dell’aria indoor e livello igienico degli impianti di condizionamento, attestata ormai da decenni di notevoli evidenze scientifiche, ma il problema mondiale della pandemia da nuovo Coronavirus ha determinato un approfondimento scientifico e tecnico senza eguali sulla tematica e si stanno scoprendo ogni giorno nuove cose, soprattutto relative al ruolo del droplets e alle proprie dinamiche di movimento nell’ambiente chiuso, in funzione delle correnti d’aria.
Con questo articolo vogliamo dare un ulteriore contributo sulla “tematica triangolare” ambienti indoor-impianti aeraulici-diffusione del Coronavirus, illustrandoti un significativo articolo comparso su El Pais che vogliamo condividere in esclusiva nella versione italiana, tradotto e curato gratuitamente per te dal nostro staff.
Anteprima articolo: i fattori di rischio
Prima di fornirti la traduzione completa dell’articolo vogliamo però fare un’analisi dei fattori di rischio.
In un ambiente indoor si evidenziano 5 fattori principali che determinano le dinamiche e le probabilità di contagio:
- una corretta ventilazione (ricambio dell’aria)
- la durata degli incontri (tempo di esposizione)
- la riduzione del numero di partecipanti (l’assembramento)
- la presenza di maschere facciali (filtrazione)
- la distanza interpersonale (distanziamento)
Basandosi su un algoritmo complesso, sono stati considerati vari scenari di vita quotidiana: una lezione a scuola, il bar o un incontro a casa. In ogni scenario, è stato notato come la probabilità di contagio, elaborata dal metodo Covid Airborne Transmission Estimator, dipenda soprattutto dal tempo di esposizione e dal ricambio dell’aria, fattori importantissimi nel determinare il rischio di contagio ben più della presenza di maschere facciali.
Ecco di seguito una sintesi in 3 categorie: Dal rischio altissimo, al rischio basso. Per ogni categoria abbiamo indicato con colore differente i fattori positivi (+) e quelli negativi (-).
Probabilità altissima di contagio con:
- elevato tempo di esposizione (incontro lungo) (-)
- assenza di maschera DPI (-)
- mancanza di ricambio aria (-)
- corretta distanza interpersonale (+)
Probabilità alta di contagio con:
- elevato tempo di esposizione (incontro lungo) (-)
- presenza di maschera (+)
- mancanza di ricambio aria (-)
- corretta distanza interpersonale (+)
Probabilità bassa di contagio con
- minore tempo di esposizione (incontro breve) (+)
- presenza di maschera (+)
- presenza di ricambio aria (+)
- corretta distanza interpersonale (+)
Alla luce di questi elementi emerge un fatto importantissimo: la maschera facciale ha un’incidenza decisamente minore rispetto al tempo di esposizione e al ricambio dell’aria, i due fattori che in un ambiente chiuso fanno veramente la differenza.
Un dubbio tecnico molto lecito
C’è un aspetto del citato articolo su cui abbiamo un dubbio decisamente lecito: viene data scarsissima importanza alle trasmissioni per mezzo di superfici contaminate. In questo nostro contributo, invece, abbiamo proprio dimostrato dati alla mano quanto le superfici, soprattutto a inizio pandemia, abbiano svolto un ruolo cruciale nella trasmissione virale e quindi nell’incremento dei contagi.
Ciò lo si deve soprattutto al large droplet emesso dalle persone (le goccioline più pesanti); queste precipitano velocemente sulle superfici, visto la grandezza che possiedono, hanno generalmente una carica microbica maggiore (proprio perché più grandi) e risultano essere molto più stabili.
Questo non vuol dire che lo small droplet, quello più piccolo, sia meno pericoloso, anzi; abbiamo visto come caratteristiche ambientali quali la temperatura, l’umidità, la velocità e il ricambio dell’aria possono influire significativamente sul destino di queste particelle aerodisperse.
Bene, fatte queste dovute considerazioni ecco ora l’articolo completo.
Una stanza, un bar e un’aula: come si diffonde il Coronavirus nell’aria
Il rischio di contagio è più alto negli spazi interni, ma può essere ridotto applicando tutte le misure disponibili per combattere l’infezione tramite aerosol. Ecco una panoramica della probabilità di infezione in tre scenari quotidiani, in base alle misure di sicurezza utilizzate e alla durata dell’esposizione.
Ritrovo sociale in un soggiorno
Sei persone si riuniscono in una casa privata, una delle quali è infetta. Circa il 31% dei focolai di coronavirus registrati in Spagna sono causati da questo tipo di incontro, principalmente tra familiari e amici.
A)
Indipendentemente dal fatto che le distanze di sicurezza vengano mantenute, se le sei persone trascorrono quattro ore insieme a parlare ad alta voce, senza indossare una maschera facciale in una stanza senza ventilazione, cinque saranno infettate, secondo il modello scientifico spiegato nella metodologia.
B)
Se si indossano maschere per il viso, quattro persone sono a rischio di infezione. Le maschere da sole non prevengono l’infezione se l’esposizione è prolungata.
C)
Il rischio di infezione scende al di sotto di uno quando il gruppo utilizza maschere facciali, riduce della metà la lunghezza della riunione e arieggia lo spazio utilizzato.
Il coronavirus si diffonde nell’aria, soprattutto negli spazi interni. Sebbene non sia infettivo come il morbillo, gli scienziati ora riconoscono apertamente il ruolo svolto dalla trasmissione di aerosol: minuscole particelle contagiose esalate da una persona infetta che rimangono sospese nell’aria di un ambiente interno.

Come funziona la trasmissione? E, cosa più importante, come possiamo fermarlo?
Aerosol
Si tratta di goccioline respiratorie di diametro inferiore a 100 micrometri che possono rimanere sospese nell’aria per ore
Droplets
Si tratta di particelle più grandi di 300 micrometri che, a causa delle correnti d’aria, cadono a terra in pochi secondi
Allo stato attuale, le autorità sanitarie riconoscono tre veicoli di trasmissione del Coronavirus:
- i piccoli droplets emessi quando si parla o si tossisce, che possono finire negli occhi, nella bocca o nel naso delle persone in piedi nelle vicinanze;
- superfici contaminate (fomiti), sebbene i Centri statunitensi per il controllo e la prevenzione delle malattie (CDC) indichino che questo è il modo meno probabile per contrarre il virus;
- poi, infine, c’è la trasmissione tramite aerosol – l’inalazione di particelle infettive invisibili esalate da una persona infetta che, una volta lasciate la bocca, si comportano in modo simile al fumo. Senza ventilazione, gli aerosol rimangono sospesi nell’aria e diventano sempre più densi col passare del tempo.
Respirare, parlare e gridare
All’inizio della pandemia, si credeva che le grandi goccioline che espelliamo quando tossiamo o starnutiamo fossero il principale veicolo di trasmissione. Ma ora sappiamo che anche gridare e cantare in ambienti chiusi e poco ventilati per un periodo di tempo prolungato aumenta il rischio di contagio. Questo perché parlare ad alta voce rilascia 50 volte più particelle cariche di virus rispetto a quando non parliamo affatto. Questi aerosol, se non diffusi attraverso la ventilazione, diventano sempre più concentrati, il che aumenta il rischio di infezione. Gli scienziati hanno dimostrato che queste particelle – che rilasciamo anche nell’atmosfera semplicemente respirando e che possono sfuggire da maschere facciali indossate in modo improprio – possono infettare le persone che trascorrono più minuti nel raggio di cinque metri da una persona infetta, a seconda la durata e la natura dell’interazione. Nell’esempio seguente, abbiamo delineato quali condizioni aumentano il rischio di contagio in questa situazione.
Emettiamo 10 volte il numero di particelle parlando rispetto a quando siamo in silenzio.
Emettiamo 50 volte il numero di particelle urlando rispetto a quando siamo silenziosi.
Nella peggiore delle ipotesi – gridando o cantando in uno spazio chiuso per un’ora – una persona con Covid-19 rilascia 1.500 dosi infettive.
In primavera, le autorità sanitarie non si sono concentrate sulla trasmissione di aerosol, ma recenti pubblicazioni scientifiche hanno costretto l’Organizzazione mondiale della sanità (OMS) e il CDC a riconoscerlo. Un articolo sulla prestigiosa rivista Science ha rilevato che ci sono “prove schiaccianti” che la trasmissione aerea è una “via di trasmissione principale” per il coronavirus, e il CDC ora osserva che, “in determinate condizioni, sembrano aver infettato altri che erano a più di sei piedi [due metri] di distanza. Queste trasmissioni avvenivano all’interno di spazi chiusi che avevano una ventilazione inadeguata. A volte la persona infetta respirava pesantemente, ad esempio, mentre cantava o si allenava.”
Un bar o un ristorante
Le epidemie di Coronavirus in occasione di eventi e in luoghi come bar e ristoranti rappresentano un numero importante di contagi in contesti sociali. Inoltre, sono le più esplosive: ogni focolaio in una discoteca infetta in media 27 persone, rispetto alle sole sei durante le riunioni di famiglia – come spiegato nel primo grafico. Uno di questi focolai di grande diffusione si è verificato in un club nella città meridionale spagnola di Córdoba, dove 73 persone sono risultate positive dopo una serata fuori. Gli scienziati hanno anche recentemente analizzato un’epidemia in un bar in Vietnam, dove 12 clienti hanno contratto il virus.
Esempio
In un bar, la capacità di accoglienza è stata ridotta al 50%. Ci sono 15 clienti e tre membri del personale. Le finestre sono chiuse e non c’è ventilazione meccanica.
Nella peggiore delle ipotesi, se non vengono prese misure, 14 dei clienti verranno infettati dopo quattro ore.
Se le maschere vengono utilizzate in modo coerente, il rischio di infezione scende a otto nuovi casi.
Se i locali sono ventilati, cosa che si può fare con un buon condizionatore, e il tempo trascorso al bar è breve, c’è solo il rischio che una persona venga infettata.
Scuola
Le scuole rappresentano solo il 6% dei focolai di coronavirus registrati dalle autorità sanitarie spagnole. Le dinamiche di trasmissione tramite aerosol in classe cambiano completamente a seconda che la persona infetta – o il paziente zero – sia uno studente o un insegnante. Gli insegnanti parlano molto più degli studenti e alzano la voce per essere ascoltati, il che moltiplica l’espulsione di particelle potenzialmente contagiose. In confronto, uno studente infetto parlerà solo occasionalmente. Secondo le linee guida del Consiglio nazionale delle ricerche spagnolo (CSIC), il governo spagnolo ha raccomandato che le aule siano ventilate – anche se questo può causare disagio nei mesi più freddi – o che vengano utilizzate unità di ventilazione.
Esempio, una classe con 24 studenti
Lo scenario più rischioso è una classe senza ventilazione e l’insegnante – paziente 0 – come persona infetta.
Se si trascorrono due ore in classe con un insegnante infetto, senza prendere alcuna misura per contrastare il numero di aerosol, c’è il rischio che fino a 12 studenti possano essere infettati.
Se tutti indossano una maschera per il viso, il numero di persone che potrebbero essere infettate scende a cinque. In focolai reali, è stato notato che qualsiasi studente potrebbe essere infettato indipendentemente dalla sua vicinanza all’insegnante poiché gli aerosol vengono distribuiti in modo casuale nella stanza non ventilata.
Se l’aula è ventilata durante la lezione, con aria fresca o meccanicamente, e la lezione viene interrotta dopo un’ora per rinfrescare completamente l’aria, il rischio cala drasticamente.
Per calcolare la probabilità di trasmissione tra persone in situazioni “a rischio”, abbiamo utilizzato il Covid Airborne Transmission Estimator sviluppato da un gruppo di scienziati guidato dal professor José Luis Jiménez dell’Università del Colorado. Questo strumento ha lo scopo di evidenziare l’importanza delle misure che ostacolano la trasmissione degli aerosol. Il calcolo non è esaustivo né copre tutte le innumerevoli variabili che possono influenzare la trasmissione, ma serve a illustrare come il rischio di contagio possa essere abbassato cambiando le condizioni su cui abbiamo il controllo.
Durante le simulazioni i soggetti mantengono la distanza di sicurezza consigliata, eliminando il rischio di trasmissione tramite goccioline. Ma possono ancora essere infettati se tutte le possibili misure preventive non vengono applicate contemporaneamente: corretta ventilazione, accorciamento degli incontri, riduzione del numero di partecipanti e indossare maschere facciali.
Lo scenario ideale, qualunque sia il contesto, sarebbe all’aperto, dove le particelle infettive si diffondono rapidamente. Se non viene mantenuta una distanza di sicurezza dalla persona infetta, la probabilità di trasmissione si moltiplica perché ci sarebbe anche il rischio di contagio da goccioline – non solo aerosol. A peggiorare le cose: anche se c’è ventilazione, questa non basterebbe a diffondere gli aerosol se le due persone fossero vicine tra loro. I calcoli mostrati nei tre diversi scenari si basano su studi di come avviene la trasmissione di aerosol, utilizzando focolai reali che sono stati analizzati in dettaglio. Un caso molto pertinente per quanto riguarda la comprensione delle dinamiche della trasmissione indoor è stata una prova del coro nello Stato di Washington, negli Stati Uniti, a marzo. Solo 61 dei 120 membri del coro hanno partecipato alle prove e sono stati compiuti sforzi per mantenere una distanza di sicurezza e misure igieniche. Ma a loro insaputa, si trovavano in uno scenario di massimo rischio: niente maschere, niente ventilazione, canto e condivisione dello spazio per un periodo prolungato. Solo una persona infetta ha trasmesso il virus a 53 persone nell’arco di due ore e mezza. Alcuni di quelli infetti erano a 14 metri di distanza, quindi solo gli aerosol spiegherebbero la trasmissione. Due di coloro che hanno contratto il virus sono morti.
Dopo aver studiato attentamente questo focolaio, gli scienziati sono stati in grado di calcolare la misura in cui il rischio avrebbe potuto essere mitigato se avessero preso misure contro la trasmissione per via aerea. Ad esempio, se fossero state indossate le maschere, il rischio sarebbe stato dimezzato e solo il 44% circa dei presenti sarebbe stato colpito contro l’87%. Se le prove si fossero svolte per un periodo di tempo più breve in uno spazio con più ventilazione, solo due cantanti sarebbero stati infettati. Questi scenari di super diffusione sembrano essere sempre più critici per lo sviluppo e la diffusione della pandemia, il che significa che avere strumenti per prevenire la trasmissione di massa in tali eventi è la chiave per controllarla.
Metodologia: abbiamo calcolato il rischio di infezione da Covid-19 utilizzando uno strumento sviluppato da José Luis Jiménez, chimico dell’atmosfera presso l’Università del Colorado ed esperto di chimica e dinamica delle particelle d’aria. Scienziati di tutto il mondo hanno esaminato questo Estimator, che si basa su metodi e dati pubblicati per stimare l’importanza di diversi fattori misurabili coinvolti in uno scenario di infezione. Tuttavia, l’accuratezza dell’Estimator è limitata in quanto si basa su numeri ancora incerti: numeri che descrivono, ad esempio, quanti virus infettivi vengono emessi da una persona infetta. L’Estimator presume che le persone praticano la regola del distanziamento sociale dei due metri e che nessuno sia immune. Il nostro calcolo si basa su un valore predefinito per la popolazione generale, che include un’ampia gamma di maschere (chirurgiche e in tessuto) e una voce forte, che aumenta la quantità di aerosol espulsi.


 Elabora DVR, gestisci le analisi e organizza le manutenzioni in un posto unico. Un’esperienza straordinaria, affiancato dai migliori esperti Legionella dedicati alla tua azienda.
Elabora DVR, gestisci le analisi e organizza le manutenzioni in un posto unico. Un’esperienza straordinaria, affiancato dai migliori esperti Legionella dedicati alla tua azienda.